股関節・人工股関節センターとは
股関節の専門医が診察する病院です。症状が軽い時には生活の工夫や運動リハビリなどの保存療法を、 症状が強く改善が得られない時には手術療法も行います。
(動画はこちら)
患者さんそれぞれの股関節の状況にあった治療を考えトータルケアするところです。
コロナの影響はありましたが、多くの診療に携わっております。(図1)
図1.手術の実績
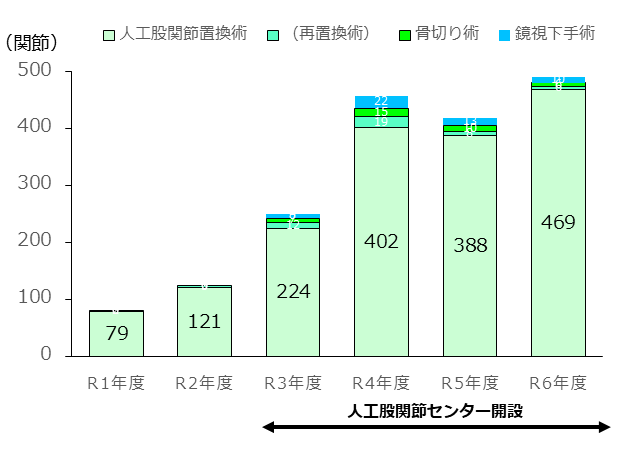

図1.手術の実績

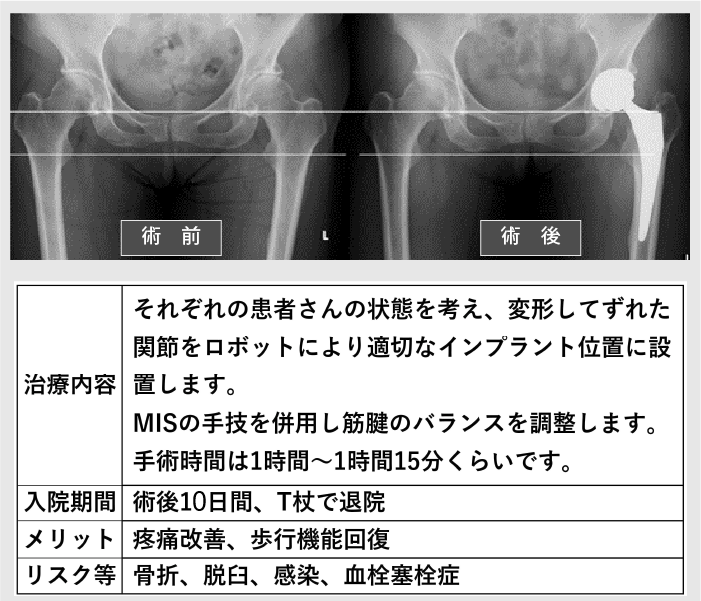
| ① 手術前日 | 入院 |
|---|---|
| ② 術後1日 | 端座位、起立歩行開始 |
| ③ 術後6日 | T杖、日常生活の訓練開始 |
| ④ 術後10日 | 退院 |
| 退院後 | 週1回程度の通院リハビリをおすすめしています。 (当院、またはお近くのリハビリ施設) |

| ① 計画 | 術者は経験とエビデンスからそれぞれの患者さんにあうようなインプラント設置計画(位置、向き、下肢の長さ)をします。 |
|---|---|
| ② 手術、インプラント設置 | 計画とおりに人工股関節を機能的に良い位置(ストライクゾーン)に入れるためロボット支援手術を行います。ロボットでは計画とおおよそ2°、2mm以下の精度でインプラントを設置できます。(図4) |
| ③ 手術、バランス調整 | より歩行しやすく、愁訴の残らないようにそれぞれの患者さんの股関節にあわせた筋腱、軟部組織のバランスの調整を追加します。通常は足の長さが感じない反対側から±5mm以内に調整します。手術は約1時間ほどです。 |
図4.ロボット支援手術、計画
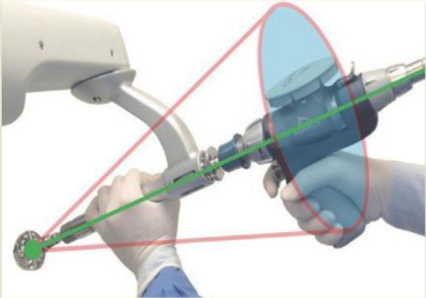
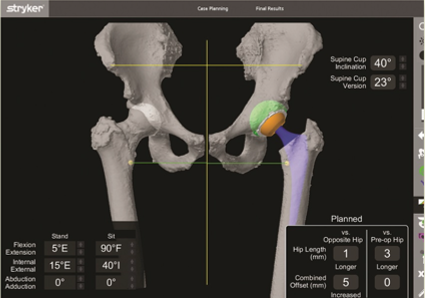
図5.高度変形でのロボット支援手術:計画どおりに再現
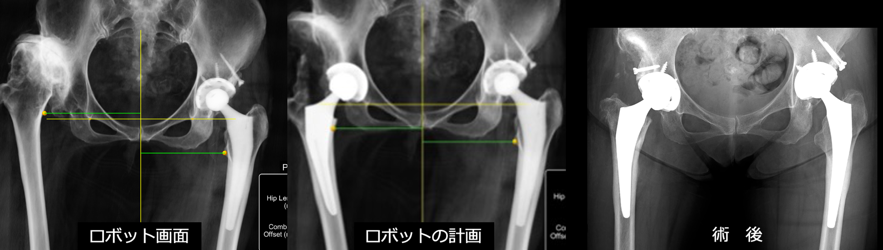
図6.小児期脱臼の股関節のロボット支援手術
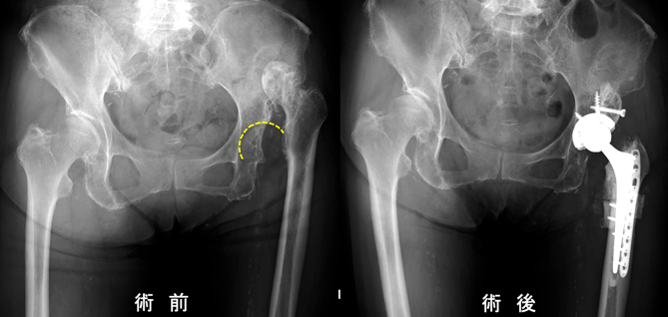
図7.高度変形でのロボット支援手術:計画どおりに再現
図8.ロボット支援の人工股関節置換術を1000例施行 R7年4月

図9.リハビリ

図10.水中リハビリ

図11.退院後もおすすめるストレッチ体操

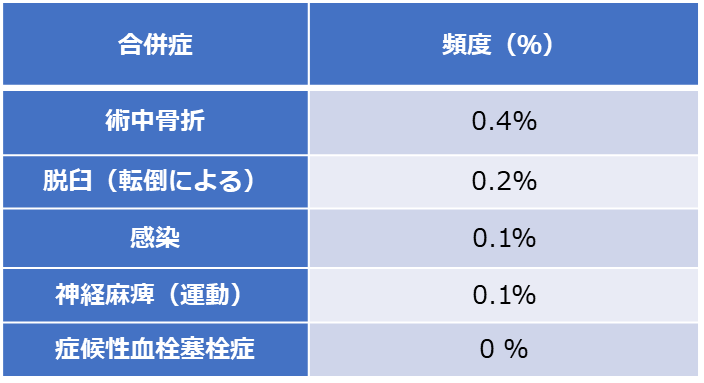
図12.手術成績、合併症(R3~6年度、初回人工股関節 1484関節)