
乳がんの診療について
乳がんの診療
今、女性が罹患するがん第1位、それが乳がんです。 乳がんは、食生活の欧米化などにより年々その罹患数は増加しており、今後も増加すると予想されています。 その予防と治療について当院の取り組みをご紹介いたします。
乳がん治療方針
手術
乳房温存手術
原則として術後放射線療法を併用
扇状部分切除、円状部分切除
切除断端がん遺残陰性を目指すが、必ずしも陰性にこだわらない(がん遺残が陰性でも
陽性でも放射線治療により局所再発は年0.8-1.0%に抑えられる。また陰性でも局所再発
する)。局所再発(乳房内再発)の数値は、第1期乳がんの遠隔転移再発の年約2%を
大幅に下回るし、局所再発の多くは、その時点で乳房切除すれば生命予後は変わらない
。しかし、一部の局所再発は、遠隔転移再発(生命予後に直結)に関連して起こる。
-
温存手術後の放射線治療(照射)省略について
十分なインフォームドコンセントののち、術後放射線療法を省略することもある。
乳房切除
大小胸筋温存乳房切除
大胸筋浸潤がある場合は大胸筋部分切除あるいは浸潤範囲によっては大胸筋合併切除
腋窩リンパ節郭清
レベル2までを原則とするが、原発巣の状態、MD-CTの画像情報、触診、術中の状態により、個々にレベル1+αからレベル3までを考慮する。
しこりの大きい症例や内側症例で腋窩リンパ節腫脹例には、ロッターリンパ節郭清も考慮する。
リンパ節郭清の省略
以下の場合、十分なインフォームドコンセントのもとに腋窩リンパ節の省略を行う。
-
センチネルリンパ節生検(みはりリンパ節生検)について
対象は、リンパ節転移がないと考えられるもの、すなわち触診、超音波検査 およびMD-CTでリンパ節腫脹がないもの。
ただし、小さくて転移がないと考えられる場合 対象としてもよい。
保険適応。
精度は98%以上。
主としてRI・螢光色素併用法法で行っている。
偽陰性の場合の対処法:放射線治療、化学療法、内分泌治療。 -
腋窩郭清非施行
非触知微細石灰化病変でマンモトームで診断された例や、小さなしこりで発見されたような症例に関しては、まず、乳房部分切除をし、ly0であれば、他の悪性度の因子なども考慮の上、リンパ節郭清を省略することがある。
これまでの当科の臨床研究では、ly0は全例リンパ節転移陰性であった。
術前化学療法
局所進行乳癌や、温存手術のための縮小をはかる場合には、EC100を3週ごとに4回、その後ドセタキセルを3週ごとに4回を原則とする。
術前内分泌療法
高齢者などの特殊な場合を除いては、エビデンスが出るまでは原則として行わない。
術後治療
ガイドラインにしたがって、その評価に基づき適切な化学療法、内分泌療法を実施する。
- FEC60
- EC100→ドセタキセル
- CMF
- 特殊な方法としてUFT, フルツロン+エンドキサンなど
- 内分泌療法としてノルバデックス、フェアストン、アリミデックス、アロマシン、フェマーラ、 ゾラデックス、リュープリン、ゾラデックスまたはリュープリン+ノルバデックスまたはアリミデックスなど
-

診察内容
乳がんを中心に全ての乳腺疾患の診療にあたっています。
-
乳腺疾患の診断
視診・触診・マンモグラフィ・超音波検査・CT・MRI・細胞診および針生検などを駆使して、正確な診断に努めております - 手術の縮小化(乳房温存手術、センチネルリンパ節生検など)
- 乳がん手術後の化学療法
-
再発および転移性乳がんの治療
外来化学療法室を完備し、心地よい空間での治療を提供できるよう努力しております - マンモトーム生検
- 乳房再建手術(形成外科にて)
検診・予防 〜乳がんを早期発見をするためには〜
これまで、乳がん検診は視・触診が一般的でした。より早期の乳がんを発見するために、アメリカ・ヨーロッパで一般的に用いられている「マンモグラフィ」は触診ではわからない「がん」を見つけることができることから、精密検査だけでなく検診にも用いられています。
当院では平成12年より乳がん検診に「マンモグラフィ」を導入し、乳がん検診の専門資格を有する診療放射線技師が撮影を行い、専門資格を有する医師が読影・診療を行っています。
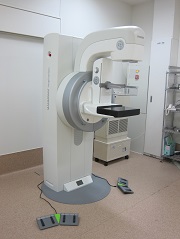
マンモグラフィ(乳房X線撮影)について
マンモグラフィは、乳房をはさんでX線撮影する検査です。乳房は柔らかい組織でできているために、専用のX線装置を使って撮影します。 (当院では「MAMMOMAT Inspiration」を導入しています。)
撮影では病変の見落としが無いように、乳房全体をはさんで、写真を撮ります。乳房は人により厚みも大きさも異なりますので、よい写真を撮るためには乳房をなるべく均等に圧迫します。この圧迫をすることにより、小さな病変部を拾い上げ、X線の被爆をより少なくすることができます。
 当院では撮影前に検査の内容を診療放射線技師より説明させていただきます。「痛いのではないか」など、検査に対する不安や疑問を取り除きます。
当院では撮影前に検査の内容を診療放射線技師より説明させていただきます。「痛いのではないか」など、検査に対する不安や疑問を取り除きます。
施設・スタッフ紹介
専門の資格をもった医師が診療にあたります
もし乳がんの疑いがある場合、もしくは病変が見つかった場合、当院では乳がんの治療に関する専門の資格をもった医師が治療にあたります。また患者さんにとってよりよい治療をするため、患者さんの不安な気持ちなどをお聞きするご相談にも応じています。
| 医師紹介 | |
| 野水 整 |
星総合病院総長院長 日本乳癌学会認定乳腺専門医・指導医 福島県立医科大学医学部外科臨床教授 福島県医師会生活習慣病検診委員会乳がん部会委員 福島県成人病管理指導協議会乳がん部会委員 |
| 片方 直人 |
星総合病院外科統括部長 日本乳癌学会乳腺専門医・指導医 日本乳癌検診学会評議員 |
| 松嵜 正實 |
星総合病院外科部長 日本乳癌学会乳腺専門医・指導医 |
| 長塚 美樹 |
星総合病院乳腺外科医長 日本乳癌学会乳腺専門医 |
| マンモグラフィ読影有資格医師 | |
| 野水 整 | 星総合病院 総長院長 |
| 片方 直人 | 星総合病院 院長補佐 兼 外科統括部長 |
| 松嵜 正實 | 星総合病院 外科部長 |
| 長塚 美樹 | 星総合病院 乳腺外科医長 |
| 後藤 かおり | 星総合病院 外科医師 |
| 手塚 康二 | 星総合病院 外科医師 |
| マンモグラフィ撮影有資格技師 | |
| 佐々木 鮎美 | 星総合病院 診療放射線技師 |
また当院は、以下の認定施設となっています
- 日本乳癌学会専門医認定修練施設
- マンモグラフィ検診施設画像認定施設
- 郡山市検診施設
マンモトーム生検について
マンモグラフィや他の検査で病気と疑わしい場合、組織を直接採取して病理組織検査が必要となります。
これまでは皮膚を切開し、組織を切除して取り出す方法が行われてきました。
しかしこの方法では検査後、傷が大きく残ってしまうという問題点や、非触知病変(触診では診断することが難しいもの)や石灰化病変(硬く沈着したもの)では生検をする部位が正確に判定できないという問題点もありました。
そのため、当院では平成13年7月に立体画像解析システムとマンモトームを組み合わせたシステム(ステレオマンモトームシステム)を導入し、この問題について解決を図りました。
マンモトームでは、乳房の病変が疑わしい部分に針を刺し、組織を採ることができます。
そのため、検査後は針を刺した傷のみであり、痕はほとんど残りません。
また医師が病変の適確な場所を設定し操作を行うため、安全に検査をすることができます。
このマンモトームは特に非触知(触診では診断することが難しい)乳がんや・石灰化病変に適応する検査です。
また、検査への抵抗が少ないこと、早期の発見ができることから、当院ではマンモトームの導入後、乳がんの患者さんへの乳房温存術の件数が増加しました。
なおこのマンモトームを導入している医療機関では、当院が福島県内で随一の施設です。
センチネルリンパ節生検
脇窩(えきか)リンパ節について
乳がんの患者さんの約60%は、脇の下(腋窩)のリンパ節に転移がありません。従来の画像検査(超音波検査やCT)では、手術前に転移の有無を正確に診断できないため、根治療法としてすべての患者さんに対して画一的にリンパ節を切除する手術(腋窩リンパ節郭(かく)清(せい))が行われてきました。しかし、脇窩リンパ節郭清の合併症として現れる、上肢の浮腫(むくみ)や運動障害、知覚障害などに悩む方も少なくありませんでした。
そこで、リンパ節転移のない方には脇窩リンパ節郭清を行わずに済むよう、脇窩リンパ節への転移を正しく診断する方法として新しく開発されたのが「センチネルリンパ節生検」です。
センチネルリンパ節生検について
センチネルリンパ節とは、脇窩リンパ節の中では最初に転移するリンパ節を指し、がんの転移を見張っているので「見張りリンパ節」とも呼ばれています。センチネルリンパ節生検とは、アイソトープや色素を用いて乳がんからのリンパの流れを正確に追うことで、手術中にセンチネルリンパ節を見つけ、転移の有無を診断する方法です。転移がなければ脇窩リンパ節郭清を省略でき、手術の後遺症である上肢の浮腫などを防ぐことができます。当科ではラジオアイソトープ(RI・螢光色素併用)法で行っています。 転移の有無の判断は最新のOSNA法と細胞診の併用で行っています。
保険適応
先進医療として始まりましたが、現在は保険医療です。


